Η προστασία της ανθρώπινης ζωής είναι ένα δικαίωμα κατοχυρωμένο από το Σύνταγμα. Συνεπώς, εύλογα θα αναρωτηθεί κανείς αν το δικαίωμα στη ζωή κατοχυρώνει κατ’ επέκταση και το δικαίωμα στον θάνατο, στην ευθανασία.
Ο θάνατος της 25χρονης Νοέλια στην Ισπανία μέσω ευθανασίας, πριν από μερικές ημέρες, επανέφερε στο προσκήνιο ένα ακανθώδες ζήτημα για την κοινωνία μας, τόσο στην Ελλάδα όσο και στο εξωτερικό. Το πόσο δύσκολο είναι φαίνεται άλλωστε και από το νομικό καθεστώς που διέπει την ευθανασία στις χώρες του δυτικού κόσμου, όπου επικρατεί διχογνωμία. Κάποιες χώρες την επιτρέπουν, άλλες θέτουν ιδιαίτερες και αυστηρές προϋποθέσεις και άλλες την απαγορεύουν.
Τι εννοούμε όταν λέμε ευθανασία
Η ελληνικής προέλευσης λέξη ευθανασία (από το «ευ» και το «θανείν») ερμηνεύεται ως καλός, αξιοπρεπής ή ανώδυνος θάνατος, με σκοπό να μειωθεί η ταλαιπωρία του ασθενούς με ανίατη πάθηση. Η ευθανασία διαχωρίζεται σε δυο βασικές κατηγορίες: Σε ενεργητική και παθητική.
Η ενεργητική ευθανασία αναφέρεται στην περίπτωση στην οποία ο γιατρός, κατόπιν επιθυμίας του ασθενούς, προβαίνει σε ιατρική πράξη που οδηγεί τον ασθενή στον θάνατο. Η παθητική ευθανασία αναφέρεται στην περίπτωση στην οποία δεν επιχειρείται ή δεν παρατείνεται μια θεραπεία που θα συνέβαλε στη διατήρηση της ζωής του ασθενούς.
Εντούτοις, ο όρος ευθανασία θεωρείται μάλλον παρωχημένος και δεν χρησιμοποιείται πλέον ιδιαίτερα. Έδαφος κερδίζουν όλο και περισσότερο οι όροι υποβοηθούμενος θάνατος (assisted dying) και υποβοηθούμενη αυτοκτονία (assisted suicide), όπου τα θανατηφόρα φάρμακα δίνονται ή συνταγογραφούνται από τον γιατρό, αλλά τα παίρνει μόνος του ο ασθενής.
Στον πυρήνα της ευθανασίας βρίσκεται η έννοια της επιλογής. Όμως, αυτή δεν είναι πάντα δεδομένη. Όταν ένας άνθρωπος ζητά συνειδητά να πεθάνει, η συζήτηση μετατοπίζεται στο δικαίωμα της αυτοδιάθεσης. Όταν όμως δεν μπορεί να εκφραστεί -όπως σε περιπτώσεις κώματος ή βαριάς γνωστικής έκπτωσης- η απόφαση μεταφέρεται σε άλλους: γιατρούς, συγγενείς, θεσμούς. Τότε το ερώτημα γίνεται πιο δύσκολο.

Τι πιστεύουν οι Έλληνες
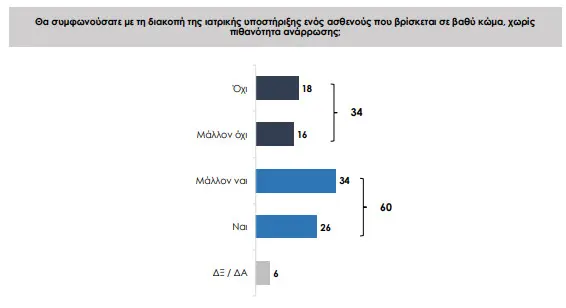
Στην Ελλάδα δεν υπάρχει μέχρι σήμερα θεσμοθετημένο πλαίσιο που να επιτρέπει είτε την ενεργητική ευθανασία είτε την ιατρικά υποβοηθούμενη αυτοκτονία. Την ίδια ώρα, όμως, η κοινωνική στάση δείχνει να μετακινείται σταδιακά. Σύμφωνα με έρευνα της Εθνικής Επιτροπής Βιοηθικής και Τεχνοηθικής, που παρουσιάστηκε πριν από μερικούς μήνες, 6 στους 10 Έλληνες δηλώνουν ότι θα συμφωνούσαν με τη διακοπή ιατρικής υποστήριξης σε ασθενή σε βαθύ κώμα χωρίς πιθανότητα ανάρρωσης.
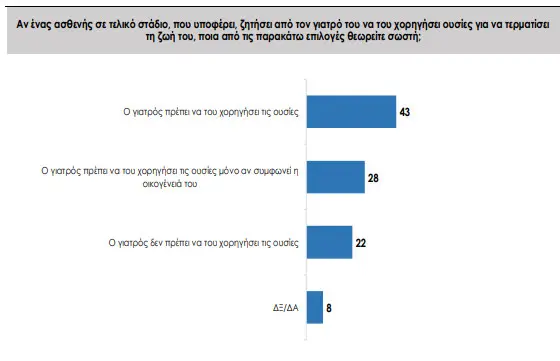
Στην ίδια έρευνα, στο ερώτημα για την ενεργητική ευθανασία σε ασθενή τελικού σταδίου που υποφέρει, το 43% απάντησε ότι ο γιατρός θα πρέπει να χορηγήσει τη θανατηφόρα ουσία, ενώ ένα επιπλέον 28% το δέχεται υπό την προϋπόθεση συναίνεσης της οικογένειας. Το 22% τάχθηκε κατά. Τα ευρήματα αυτά δείχνουν ότι, παρότι η νομοθεσία στην Ελλάδα δεν έχει μετακινηθεί, η κοινωνική συζήτηση έχει ανοίξει πιο έντονα από ό,τι στο παρελθόν.
Η δεσμευτικότητα των «προγενέστερων οδηγιών» (με διαφοροποιήσεις) βρίσκει σύμφωνους τους 6 στους 10 ερωτηθέντες. Πάνω από 3 στους 10 επιθυμούν δεσμευτικότητα των οδηγιών εν γένει. Σχεδόν 3 στους 10 επιθυμούν να παραμείνει το σημερινό καθεστώς της μη δεσμευτικότητας, ενώ 1 στους 10 δεν εξέφρασε γνώμη.
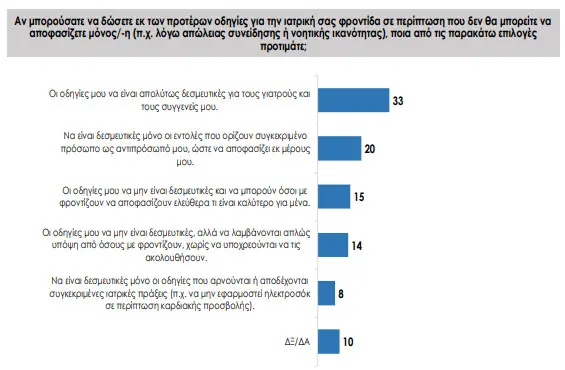
Η διακοπή της υποστήριξης του ασθενούς («παθητική ευθανασία») βρίσκει σύμφωνους τους 6 στους 10 ερωτηθέντες. Λιγότεροι από 4 στους 10 έχουν την αντίθετη άποψη, που ευθυγραμμίζεται με την σημερινή νομοθεσία.
Στο κρίσιμο ερώτημα της ενεργητικής ευθανασίας, οι θετικές απαντήσεις είναι πάνω από 7 στις 10, με την πλειοψηφία μάλιστα από αυτές να αρκείται στη βούληση του ασθενούς χωρίς να αναγνωρίζει ρόλο στην οικογένειά του. Λιγότεροι από 3 στους 10 απαντούν αρνητικά, ακολουθώντας τη σημερινή θέση του νόμου
Υπάρχει δικαίωμα στο θάνατο; Το νομικό πλαίσιο της ευθανασίας στην Ελλάδα
Στην Ελλάδα δεν υπάρχει ειδικό νομικό πλαίσιο που να επιτρέπει ευθανασία ή υποβοηθούμενη αυτοκτονία. Ο Ποινικός Κώδικας αντιμετωπίζει τέτοιες πράξεις ποινικά. Ειδικά το άρθρο 300, με τίτλο «Ανθρωποκτονία κατ’ απαίτηση», προβλέπει ότι όποιος εκτελεί ανθρωποκτονία ύστερα από σπουδαία και επίμονη απαίτηση του θύματος και από οίκτο για ανίατα ασθενή τιμωρείται με φυλάκιση, ενώ το άρθρο 301 για τη συμμετοχή σε αυτοκτονία επίσης προβλέπει φυλάκιση.
 Ο έμπειρος νομικός, δικηγόρος Παρ’ Αρείω Πάγω, με μεταπτυχιακές σπουδές στο εξωτερικό, Νίκος Καρυστινός αναλύει στο ΕΤ Magazine του EleftherosTypos.gr το νομικό πλαίσιο γύρω από το ζήτημα, εξηγεί τα νομικά διλήμματα και αναλύει τα απόλυτα κριτήρια σχετικά με το πότε μπορεί να επιτρέπεται και πότε όχι.
Ο έμπειρος νομικός, δικηγόρος Παρ’ Αρείω Πάγω, με μεταπτυχιακές σπουδές στο εξωτερικό, Νίκος Καρυστινός αναλύει στο ΕΤ Magazine του EleftherosTypos.gr το νομικό πλαίσιο γύρω από το ζήτημα, εξηγεί τα νομικά διλήμματα και αναλύει τα απόλυτα κριτήρια σχετικά με το πότε μπορεί να επιτρέπεται και πότε όχι.
Ο Νίκος Καρυστινός είναι μάχιμος δικηγόρος παρ’ Αρείω Πάγω, διαθέτει εκτενή εμπειρία στον δικαστικό στίβο, έχοντας αναλάβει υποθέσεις υψηλών απαιτήσεων. Η νομική του παιδεία αποτελεί τη βάση για τη συγκροτημένη προσέγγισή του στα θέματα θεσμικής οργάνωσης και δημόσιας διοίκησης. Παράλληλα, είναι έμπειρο στέλεχος της τοπικής αυτοδιοίκησης, με πολυετή και αδιάλειπτη προσφορά στον Δήμο Διονύσου, όντας δημοτικός σύμβουλος, ενώ έχει διατελέσει Αντιδήμαρχος και Πρόεδρος του Οργανισμού Νεολαίας Άθλησης και Πολιτισμού (ΟΝΑΠ) «Ο Θέσπις», δίνοντας έμφαση στην ενίσχυση των τοπικών υποδομών και των πολιτιστικών δράσεων, συνδυάζοντας την άρτια νομική του κατάρτιση με τη διοικητική εμπειρία και έχει ταυτίσει την πορεία του με τη διεκδίκηση ενός σύγχρονου και αποτελεσματικού μοντέλου δήμου.
Έχει το δικαίωμα κάποιος να επιλέξει πώς θα πεθάνει όταν βρίσκεται στα πρόθυρα του αναπόφευκτου, χωρίς αυτό να αντιβαίνει στην αξία της ζωής;
Η αξία της ζωής δεν ορίζεται μόνο από τη διάρκειά της, αλλά και από την ποιότητά της. Η επιλογή ενός αξιοπρεπούς τέλους, όταν το σώμα έχει πλέον προδοθεί από μια ανίατη ασθένεια, θα μπορούσε να θεωρηθεί ως η ύστατη πράξη αυτοδιάθεσης και σεβασμού προς την προσωπικότητα του ατόμου, και όχι ως άρνηση της ίδιας της ζωής.
Υπάρχουν νομικά διλήμματα;
Το κύριο νομικό δίλημμα πηγάζει από το γεγονός ότι ο ισχύων Ποινικός Κώδικας δεν προβλέπει μεν την ευθανασία με τον όρο «ευθανασία», αλλά τυποποιεί στο Άρθρο 300 ως προνομιούχα μορφή ανθρωποκτονίας την «ανθρωποκτονία κατ’ απαίτηση». Για να υπαχθεί μια πράξη στο άρθρο 300, η απαίτηση του ασθενούς πρέπει να είναι σπουδαία και επίμονη, καθώς και απαλλαγμένη από ελαττώματα (όπως πχ πλάνη ή πίεση). Ο δε δράστης πρέπει να τελεί την πράξη από οίκτο για τον ανιάτως πάσχοντα και σε κάθε περίπτωση απαιτείται να υπάρχει αιτιώδης συνάφεια ανάμεσα στην απαίτηση του θύματος και στην απόφαση και εκτέλεση του αδικήματος. Το ερώτημα, λοιπόν, – ή δίλημμα αν θέλετε – είναι αν η πολιτεία πρέπει να συνεχίσει να ποινικοποιεί αυτές τις πράξεις ή αν πρέπει να θεσπίσει ένα ειδικό πλαίσιο πλήρους αποποινικοποίησης υπό συγκεκριμένες ιατρικές προϋποθέσεις. Για να το πούμε δηλαδή απλά : Θα πρέπει να περάσουμε από την πλημμεληματικής μορφής «αυτοδικία» στην αναξιόποινη «ιατρική πράξη» ;.
Πώς μπορούμε να διαφυλάξουμε ότι δεν θα υπάρξει πιθανότητα κατάχρησης;
Η πρόληψη απαιτεί ένα αυστηρό, θεσμοθετημένο πλαίσιο: πολλαπλές ιατρικές γνωματεύσεις από ανεξάρτητες επιτροπές, υποχρεωτικές περιόδους αναμονής για επιβεβαίωση της σταθερότητας της απόφασης και πλήρη διαφάνεια σε κάθε στάδιο της διαδικασίας. Ένας νόμος για την ευθανασία θα εξασφάλιζε δηλαδή ότι το τέλος θα έρχεται με αξιοπρέπεια, ανώδυνα και με ιατρική επίβλεψη, χωρίς να χρειάζεται κάποιος τρίτος να «λερώσει» τρόπον τινά τα χέρια του.
Ποια θα είναι τα σαφή και απόλυτα κριτήρια σχετικά με το πότε μπορεί να επιτρέπεται και πότε όχι;
Τα όρια πρέπει να είναι σαφή: ανίατη νόσος, μη αναστρέψιμη κατάσταση, αβάσταχτος πόνος και, πάνω από όλα, η σπουδαία και επίμονη βούληση του ατόμου, η οποία πρέπει να εκφράζεται ελεύθερα και χωρίς εξωτερικές επιρροές που θα την καθιστούσαν νομικά «ελαττωματική».
Τι γίνεται όταν ο ίδιος ο ασθενής δεν είναι σε θέση ή δεν έχει την πνευματική διαύγεια για να ζητήσει ευθανασία;
Πρόκειται για μια εξαιρετικά δύσκολη περίπτωση, όπου η απάντηση δεν μπορεί να είναι απόλυτη. Η λύση θα μπορούσε ενδεχομένως να αναζητηθεί στις «εκ των προτέρων οδηγίες» (living wills), όπως έχω διαβάσει ότι συμβαίνει ήδη στο εξωτερικό (Βέλγιο, Ισπανία, Ηνωμένο Βασίλειο). Ελλείψει τέτοιων οδηγιών, η λήψη απόφασης από τρίτους παραμένει ένα από τα πιο σύνθετα ηθικά αινίγματα, καθώς η ερμηνεία της βούλησης ενός ανθρώπου που δεν επικοινωνεί ενέχει πάντα τον κίνδυνο σφάλματος.
Ο νόμος θα πρέπει να καλύψει τους γιατρούς που θα δέχονταν να κάνουν τη θανατηφόρο ένεση αν επρόκειτο για ενεργητική ευθανασία;
Ο νόμος οφείλει να προστατεύει το δικαίωμα της «αντίρρησης συνείδησης» για τους γιατρούς· κανείς δεν πρέπει να υποχρεώνεται να αφαιρέσει ζωή. Για όσους δέχονται, απαιτείται πλήρης νομική κάλυψη, εφόσον τηρείται το πρωτόκολλο. Για τους ψυχικά πάσχοντες, η συναίνεση είναι εξαιρετικά αμφιλεγόμενη και απαιτεί ακόμα πιο αυστηρά κριτήρια.
Η περίπτωση της Νοέλια Καστίγιο: Αποτυχία της πολιτείας ή σεβασμός στην προσωπική βούληση;
Δεν γνωρίζω με λεπτομέρειες ούτε την περίπτωση, ούτε το ισπανικό νομικό πλαίσιο. Μιλώντας, πολιτικά και κοινωνικά αν η πολιτεία εξάντλησε κάθε μέσο υποστήριξης και η απόφαση της Νοέλια παρέμεινε ακλόνητη, τότε ο σεβασμός στη βούλησή της είναι η ύστατη αναγνώριση της ελευθερίας της. Η «αποτυχία» στην περίπτωση αυτή έγκειται μόνο αν ο θάνατος επιλέχθηκε λόγω έλλειψης κοινωνικής ή ιατρικής φροντίδας.
Ο ρόλος της Εκκλησίας:
Η Εκκλησία λειτουργεί με τους δικούς της κανόνες και παράλληλα διαμορφώνει παραδοσιακά τη συλλογική συνείδηση. Παρόλο που ο λόγος της είναι σημαντικός για ένα μέρος της κοινωνίας, σε ένα κοσμικό κράτος ο νόμος οφείλει να καλύπτει όλους τους πολίτες, ανεξάρτητα από τις θρησκευτικές τους πεποιθήσεις.
Υπάρχουν όρια μεταξύ ευθανασίας και ανθρωποκτονίας;
Νομικά, το όριο σήμερα είναι η απαίτηση του παθόντος. Ενώ η κοινή ανθρωποκτονία είναι κακούργημα, η ευθανασία αντιμετωπίζεται ουσιαστικά – όπως προανέφερα – από το άρθρο 300 του ΠΚ ως προνομιούχα μορφή ανθρωποκτονίας, δηλαδή ανθρωποκτονία με συναίνεση (πλημμέλημα), υπό την προϋπόθεση ότι η απαίτηση είναι σπουδαία, επίμονη και απαλλαγμένη από ελαττώματα. Ωστόσο, παραμένει το παράδοξο: επειδή η πράξη γίνεται κατόπιν συνεννόησης, ελλοχεύει ο κίνδυνος, εφόσον όλα τα παραπάνω δεν μπορούν να αποδειχθούν με απόλυτο τρόπο, να στοιχειοθετηθεί προμελέτη, η οποία θα μπορούσε να οδηγήσει σε δυσανάλογα αυστηρή αντιμετώπιση του δράστη. Tην δεκαετία του 90 για παράδειγμα, η χώρα είχε συγκλονιστεί από μία τραγική υπόθεση αυτοδικίας, την οποία μάλιστα θυμάμαι είχαμε αναπαραστήσει ως εργασία, ως εικονική δίκη στη Νομική Αθήνας το 1997. Τότε, παρόλο που ο κατηγορούμενος είχε επικαλεστεί τον οίκτο και την επιθυμία του θύματος για λύτρωση, το δικαστήριο τον καταδίκασε αρχικά για ανθρωποκτονία εκ προθέσεως, καθώς το άρθρο 300 (ανθρωποκτονία με συναίνεση) αποδείχθηκε ανεπαρκές να καλύψει την πολυπλοκότητα της κατάστασης.
Η υπόθεση αυτή διδάσκει τρία βασικά πράγματα για το σήμερα:
Η συναίνεση δεν αρκεί ως νομική άμυνα: Χωρίς ένα προκαθορισμένο ιατρικό και νομικό πρωτόκολλο, η “επιθυμία θανάτου” ενός ασθενούς παραμένει μετέωρη και ο άνθρωπος που βοηθά κινδυνεύει με ισόβια.
Ανάγκη για ιατρική εποπτεία: Ο κατηγορούμενος ενήργησε ως “λυτρωτής” με βίαιο, όμως, τρόπο. Η νομιμοποίηση της ευθανασίας μετατρέπει, όπως προαναφέρθηκε, την πράξη από αυτοδικία σε ιατρική πράξη, εξασφαλίζοντας την αξιοπρέπεια και την απουσία πόνου.
Προστασία των εμπλεκομένων: Ένα σαφές πλαίσιο θα προστάτευε τους συγγενείς και τους γιατρούς από το να γίνονται “πρωταγωνιστές” σε δικαστικά θρίλερ, μεταφέροντας την ευθύνη σε συλλογικές επιτροπές και όχι σε μεμονωμένα άτομα.

Ψυχολογικές και κοινωνικές διαστάσεις της ευθανασίας
Το ζήτημα της ευθανασίας προβληματίζει τους επιστήμονες πολλών γνωστικών αντικειμένων: της Φιλοσοφίας, της Θεολογίας, της Ιατρικής, της Νομικής και της Ψυχολογίας.
Ποιος μπορεί να σταθεί ανάμεσα στη ζωή και στον θάνατο ενός άλλου ανθρώπου και να αποφασίσει προς τα πού θα κλίνει η ζυγαριά; Λίγα θέματα έχουν αγγίξει τόσο τον πυρήνα της ηθικής, της φιλοσοφικής και της βιολογικής ύπαρξης του ατόμου όσο η «διαχείριση» του θανάτου ενός ανιάτως πάσχοντος. Τα υπέρ και τα κατά της ευθανασίας αντιμάχονται το δικαίωμα στη ζωή και το δικαίωμα στον θάνατο. Ακόμη και σε χώρες όπως η δική μας, όπου το δίκαιο καταδικάζει την αφαίρεση της ζωής άλλου ανθρώπου έστω και από οίκτο, έστω και αν ο ίδιος το ζητά επίμονα, πολλοί αναγκάζονται να βρεθούν αντιμέτωποι με το δίλημμα αυτό.
 Γιατί διχάζει όμως η συζήτηση για την ευθανασία; Πώς φτάνει ένας άνθρωπος σε μια τέτοια απόφαση; Πώς πρέπει να σταθούν οι οικείοι σε έναν άνθρωπο που αποφασίζει να κάνει ευθανασία; Σε αυτά τα «καυτά» ερωτήματα και όχι μόνο δίνει απαντήσεις η Δρ. Θεοδώρα Παπαδοπούλου Χαμουζά, Διδάκτωρ Ψυχολογίας-Νευρογλωσσολόγος, Ψυχοδυναμική Ψυχοθεραπεύτρια και Τακτικό Μέλος της Ένωσης Ελλήνων Ψυχολόγων μιλώντας αποκλειστικά στο ΕΤ Magazine του EleftherosTypos.gr.
Γιατί διχάζει όμως η συζήτηση για την ευθανασία; Πώς φτάνει ένας άνθρωπος σε μια τέτοια απόφαση; Πώς πρέπει να σταθούν οι οικείοι σε έναν άνθρωπο που αποφασίζει να κάνει ευθανασία; Σε αυτά τα «καυτά» ερωτήματα και όχι μόνο δίνει απαντήσεις η Δρ. Θεοδώρα Παπαδοπούλου Χαμουζά, Διδάκτωρ Ψυχολογίας-Νευρογλωσσολόγος, Ψυχοδυναμική Ψυχοθεραπεύτρια και Τακτικό Μέλος της Ένωσης Ελλήνων Ψυχολόγων μιλώντας αποκλειστικά στο ΕΤ Magazine του EleftherosTypos.gr.
Γιατί η υπόθεση της Νοέλια πήρε τέτοια έκταση;
Η ιστορία της Νοέλια δεν είναι άλλη μια υπόθεση ευθανασίας. Είναι ο καθρέφτης μιας κοινωνίας που παραπαίει στην ανικανότητα της να στηρίξει ευάλωτα άτομα έτσι ώστε να μην οδηγούνται στην επιλογή του θανάτου. Πίσω από μια νομική διαδικασία, κρύβεται ένα κορίτσι που μεγάλωσε μέσα στην γονεική εγκατάλειψη, την ιδρυματοποίηση, τη κακοποίηση και το βιασμό. Η Νοέλια έζησε σε μια ατέρμονη διαδρομή πόνου και δεν βρέθηκε κανένας να της προσφέρει ουσιαστική θεραπευτική στήριξη και ανθρώπινη ζεστασιά.
Η κοινωνία συγκλονίστηκε γιατί διαισθάνεται πως εδώ δεν μιλάμε για έναν άνθρωπο που κουράστηκε απλώς από μια ανίατη ασθένεια, αλλά για μια ψυχή που κουβαλούσε τραύματα σωρευτικά και ανεπεξέργαστα.
Η υπόθεσή της φέρνει στην επιφάνεια το ερώτημα: τι γίνεται όταν η ψυχή πονάει τόσο, που δεν βρίσκει πια τόπο στον κόσμο; Γι’ αυτό συζητήθηκε τόσο: γιατί μας αγγίζει στο πιο ευάλωτο κομμάτι μας.
Η συζήτηση για την ευθανασία επανέρχεται δυναμικά. Γιατί διχάζει;
Διχάζει, γιατί συναντιούνται δύο μεγάλες ανθρώπινες αλήθειες:
- από τη μία ο πόνος, η εξάντληση, ο φόβος, η απώλεια νοήματος,
- κι από την άλλη η βαθιά ανθρώπινη και ηθική ανάγκη να διαφυλαχθεί η ζωή.
Οι κοινωνίες μας, κουρασμένες, πιεσμένες, συχνά συναισθηματικά άδειες, δεν έχουν ακόμη αναπτύξει έναν κοινό κώδικα κατανόησης. Η ευθανασία γίνεται έτσι ένα πεδίο στο οποίο προβάλλονται η αγωνία, η ηθική, ο φόβος, η θρησκεία, η επιστήμη και η ελευθερία, χωρίς να υπάρχει κοινό σημείο αναφοράς.
Επιπλέον, η ψυχική υγεία, που εδώ είναι η ασπίδα των ανθρώπων απέναντι στις δοκιμασίες της ζωής παραμένει ο μεγάλος απόντας από τη δημόσια συζήτηση.
Πώς φτάνει ένας άνθρωπος σε μια τέτοια απόφαση;
Σπάνια είναι ένας λόγος μόνο. Συνήθως είναι ένα σωρευτικό ψυχικό βάρος που ξεκινά πολύ πριν φτάσουμε στο τελευταίο κεφάλαιο.
Φτάνει κανείς εκεί όταν:
- έχει ζήσει επαναλαμβανόμενα τραύματα,
- έχει νιώσει την εγκατάλειψη ως “κανονικότητα”,
- δεν έχει βιώσει σταθερές, ασφαλείς σχέσεις,
- η αυτοεικόνα του είναι ραγισμένη,
- ο πόνος —σωματικός ή ψυχικός— δεν βρίσκει καμία συναισθηματική αντιστάθμιση.
Και κάτι ακόμη, βαθιά ανθρώπινο: Όταν ο άνθρωπος χάνει το νόημα. Όταν δεν υπάρχει δεσμός, πίστη, αγάπη, “χώρος” μέσα του που να τον κρατά συνδεδεμένο με τη ζωή. Σε τέτοιες περιπτώσεις η επιθυμία θανάτου δεν είναι πράξη «ελευθερίας», αλλά κραυγή απόγνωσης: «Δεν αντέχω άλλο να ζω χωρίς να υπάρχω».
Ποιος ορίζει τι πρέπει να αποφασιστεί;
Εδώ βρίσκεται το πιο δύσκολο σημείο, ίσως το πιο οδυνηρό. Νομικά, η απόφαση ανήκει στον άνθρωπο. Ηθικά όμως, η ανθρώπινη ζωή είναι ένα δώρο που αξίζει κάθε άνθρωπος να απολαύσει. Ο άνθρωπος που βρίσκεται μέσα στη δύνη του ψυχικού και σωματικού πόνου και την απόγνωση δεν μπορεί να έχει σταθερή κρίση έτσι ώστε η απόφαση να βάλει τέρμα στη ζωή του να είναι εντελώς συνειδητοποιημένη.
Ο γιατρός δεσμεύεται από τον όρκο του να προστατεύει τη ζωή. Οι συγγενείς συχνά βλέπουν με την καρδιά. Οι θρησκείες θέτουν πλαίσιο νοήματος. Το κράτος αναζητεί ισορροπίες.
Αλλά στην πραγματικότητα, Ο Άνθρωπος ως ύψιστο Όν αξίζει τη ζωή και όχι το θάνατο. Η απομάκρυνση από το Θεό ενισχύει την απελπισία και το αβάσταχτο αίσθημα της μοναξιάς. Στις μέρες μας, ο Θεός έχει εργαλειοποιηθεί τόσο πολύ που οι άνθρωποι που πιστεύουν φαντάζουν στα μάτια των άλλων παλαιομιδίκοι, καρικατούρες μιας άλλης εποχής. Η πραγματική σύνδεση όμως είναι ένα βίωμα που μεταγγίζει ελπίδα, δύναμη και σθεναρή αντίσταση στις δύσκολες καταστάσεις που μπορεί να βιώνει ο Άνθρωπος.
Μια πληγωμένη και κατακρεουργημένη ψυχή πρέπει να φροντίζεται και να θεραπεύεται. Όχι να της πουλάμε το θάνατο σε σύγχρονο περιτύλιγμα ως επιλογή ελευθερίας.
Είναι οξύμωρο να αποφασίζει κάποιος πώς θα ζήσει ή θα πεθάνει, όταν η κοινωνία έχει υποχρέωση να προστατεύει τη ζωή; Συμφωνείτε;
Ναι, το συμμερίζομαι απόλυτα. Η κοινωνία δεν καλείται μόνο να σέβεται την ελευθερία, αλλά και να θεραπεύει, να υποστηρίζει, να φροντίζει τον άνθρωπο πριν φτάσει στο σημείο της απόγνωσης.
Η “ελευθερία” δια μέσω του θανάτου μέσα στον πόνο μπορεί να είναι μια ψευδαίσθηση. Όταν η ψυχή είναι αποδιοργανωμένη, όταν τα τραύματα υπερβαίνουν την αντοχή, όταν δεν υπάρχουν ισχυρές σχέσεις και νοήματα, τότε η επιλογή δεν είναι πραγματικά ελεύθερη. Είναι αποτέλεσμα απελπισίας.
Η κοινωνία οφείλει να προστατεύει τη ζωή , όχι με καταπίεση, αλλά με φροντίδα. Να επενδύει στην ψυχική υγεία, να θεραπεύει τα τραύματα, να μη φτάνει ο άνθρωπος να σκέφτεται τον θάνατο ως λύση.
Υπάρχουν στάδια ψυχολογικής παρακμής που οδηγούν σε τέτοια απόφαση;
Ναι, και τα βλέπουμε συχνά στην κλινική πράξη.
- Συσσώρευση τραύματος
- Απομόνωση και ψυχική απόσυρση
- Απώλεια νοήματος, πίστης, προσανατολισμού
- Αίσθηση αποτυχίας και χαμηλή αυτοεκτίμηση
- Σωματικός πόνος που ενισχύει την ψυχική κατάρρευση
- Διαλυμένη αυτοεικόνα
- Απώλεια της ελπίδας
Σταδιακά, η επιθυμία θανάτου γίνεται σαν “εσωτερική φωνή”: όχι γιατί ο άνθρωπος θέλει να μην υπάρχει, αλλά γιατί δεν αντέχει πια τον τρόπο που υπάρχει.
Πώς πρέπει να σταθούν οι οικείοι σε έναν άνθρωπο που αποφασίζει να κάνει ευθανασία;
Με βαθύ σεβασμό, αλλά και με ουσιαστική παρουσία. Όχι με ενοχές, όχι με πιέσεις, όχι με πανικό.
Ό,τι έχει αξία εκεί είναι:
- να ακούσουν τον πόνο του,
- να συναισθανθούν τη διαδρομή του τόνου του
- να του θυμίσουν ότι η ζωή του έχει αξία,
- να δημιουργήσουν χώρο για σύνδεση,
- να σταθούν δίπλα του και να ζητήσουν βοήθεια ειδικού ψυχικής υγείας
Το αντίθετο της απόγνωσης είναι η εμπερίεξη και ο ψυχικός δεσμός. Ο άνθρωπος που έχει φτάσει στο έσχατο σημείο της απόγνωσης χρειάζεται ανθρώπους που θα του εμφυσήσουν την αγάπη για ζωή. Χρειάζεται αληθινές, αγαπητικές σχέσεις και συνοδοιπόρους που θα είναι πάντα δίπλα τους να τους στηρίζουν και να τους ενθαρρύνουν. Ο άνθρωπος που παίρνει την απόφαση να φύγει από αυτή τη ζωή βιώνει τον απόλυτο πόνο της ψυχικής μοναξιάς.
Τι ισχύει στην Ε.Ε.
Στις χώρες της Ευρωπαϊκής Ένωσης δεν υφίσταται ενιαία αντιμετώπιση για το ζήτημα της ευθανασίας και της υποβοηθούμενης αυτοκτονίας Οι περισσότερες πάντως χώρες να τάσσονται εναντίον της ενεργητικής ευθανασίας και της υποβοηθούμενης αυτοκτονίας., ενώ αποδέχονται το δικαίωμα του ασθενούς στην άρνηση της θεραπείας. Μόλις τέσσερις χώρες – Ολλανδία, Βέλγιο, Λουξεμβούργο και Ισπανία – επιτρέπουν την ενεργητική ευθανασία υπό αυστηρές προϋποθέσεις και ιατρικό έλεγχο. Στις υπόλοιπες χώρες της ΕΕ η ευθανασία δεν έχει τύχει εξειδικευμένης νομοθετικής ρύθμισης, παρά μόνο συζητείται κατά καιρούς, δημιουργώντας συνήθως εντάσεις και διχασμούς.
Η βασική αντίθεση είναι ότι από τη μια κάθε άνθρωπος έχει το δικαίωμα της αυτονομίας, πράγμα που αφορά και τις αποφάσεις για το τέλος της ζωής του, αλλά από την άλλη, η ζωή θεωρείται ύψιστη αξία, την οποία οι γιατροί καλούνται να διαφυλάσσουν με κάθε μέσο. Επιπλέον, σύμφωνα με τη χριστιανική διδασκαλία, μόνο ο Θεός μπορεί να διαθέσει τη ζωή και το θάνατο.
Υπάρχει επίσης διάκριση ανάμεσα σε ενεργητική ευθανασία (ένας τρίτος, συνήθως γιατρός, προκαλεί το θάνατο του ασθενούς χορηγώντας την κατάλληλη ουσία) και παθητική ευθανασία (δεν λαμβάνονται πια μέτρα για την παράταση της ζωής του ασθενούς). Σε ορισμένες χώρες έχει γίνει νομιμοποίηση της υποβοηθούμενης αυτοκτονίας, όταν μολονότι απαγορεύεται στο υγειονομικό προσωπικό να χορηγήσει φαρμακευτική αγωγή στον ασθενή με σκοπό να επέλθει ο θάνατος, ωστόσο επιτρέπεται να προετοιμάσει τη θανατηφόρα δόση, αφήνοντας τον ασθενή να την καταναλώσει μόνος του ή με τη βοήθεια των οικείων του.
Πολιτειακές εξαιρέσεις στις ΗΠΑ
Παράνομη σε όλες τις ΗΠΑ είναι η ενεργητική ευθανασία, καθώς εντάσσεται στο δίκαιο της ανθρωποκτονίας. Ωστόσο, η υποβοηθούμενη ευθανασία ευθανασία είναι νόμιμη σε 10 Πολιτείες, καθώς και στην Ουάσιγκτον. Το Όρεγκον ήταν ένα από τα πρώτα μέρη στον κόσμο που προσέφερε υποβοήθηση στον θάνατο σε μερικούς ασθενείς το 1997 και έχει πλέον πάνω δεκάδες χρόνια εμπειρίας. Έχει γίνει το πρότυπο πάνω στο οποίο βασίζονται οι νόμοι για την υποβοηθούμενη αυτοκτονία σε άλλες πολιτείες.
Στο Όρεγκον, η ευθανασία είναι διαθέσιμη σε άρρωστους που αναμένεται να πεθάνουν εντός έξι μηνών και πρέπει να εγκριθεί από δύο γιατρούς. Οι περισσότεροι ασθενείς στο Όρεγκον που ζήτησαν βοήθεια για τον θάνατό τους είχαν καρκίνο. Περίπου το 10% είχαν νευρολογικές παθήσεις και περίπου το ίδιο ποσοστό είχε καρδιοπάθειες.